Как в белгородской лаборатории составляют генетический паспорт малышей. Фоторепортаж

Фото: Антон Вергун
Мы уже рассказывали о неонатальном скрининге, который проводится для новорождённых белгородцев. Тогда только-только увеличили количество орфанных заболеваний, входящих в него – с пяти до 36.
Мы встретились с руководителем медико-генетической лаборатории областной клинической больницы святителя Иоасафа Светланой Виноглядовой, чтобы узнать, какие результаты принёс скрининг за прошедший год, какие заболевания наиболее распространены среди белгородцев и как врачи помогают больным детям. Мы побывали в лаборатории и увидели, как проводятся исследования.
Лучшая в России
Белгородская лаборатория построена по последнему слову науки и техники. Она одна из лучших не только в России, но и в Европе. Стекло, металл, современное оборудование, тишина. Так выглядит лаборатория в каком-нибудь голливудском боевике.
Вначале подобные исследования проводились в областной детской больнице, рассказывает Светлана Владимировна. Но потом решили перенести её поближе к беременным и новорождённым. Как-то более логично и правильно. А в детской больнице есть свой врач-генетик.
На самом деле здесь несколько лабораторий. Например, в одной проводят неонатальный скрининг на пять генетических патологий. В другой ищут возможные хромосомные нарушения у плода. За каждой дверью врачи трудятся, чтобы не пропустить возможную патологию. Их вклад в здоровье детей и мамочек бесценен, ведь только ранняя диагностика позволяет оказать эффективную медикаментозную помочь как беременной, так и малышу.
Генетический паспорт
Каждый человек – «чёрный ящик». Во всяком случае, с точки зрения генетики. Он носит в себе от 20 до 40 мутаций. К счастью, передать детям эти изменения возможно только в том случае, если партнёр тоже окажется носителем тех же генетических изменений. В частных клиниках проводят генетические исследования, которые могут составить вашу родословную, сказать, какие у вас корни. Стоит это около 60-70 тыс. рублей. Как правило, генетики исследуют биоматериал пациентов на наиболее часто встречаемые наследственные заболевания до планируемой беременности.
Государственные больницы не в состоянии проводить такие обследования всем желающим бесплатно, за счёт ОМС. Слишком затратно, да и не нужно, считает Светлана Виноглядова. Это что-то вроде игры, медицинской составляющей во всём этом мало. Например, муковисцидоз имеет более 1 000 мутаций, это сколько же надо сделать исследований, чтобы определить только одно заболевание? Поэтому и в частных клиниках генетические тесты делают на самые распространённые и часто встречаемые формы патологий, а остальное, как правило, остаётся за бортом.

К сожалению, у нас нет чудо-анализа, который предсказывает будущее, потому что существует семь тысяч наследственных заболеваний. Учёные уже изучили геном, он нам понятен. Но мы ещё не до конца понимаем, какое заболевание может быть связано с тем или иным геном или даже несколькими генами. Проблема во многих случаях – в отсутствии подтверждающей диагностики. Поэтому, сегодня невозможно сделать анализ, который бы предсказал все генетические мутации,
– говорит доктор.
При этом современная медицина имеет возможности, чтобы больные дети при соответствующей терапии могли жить полноценной жизнью. Например, больных фенилкетонурией в Белгородской области около 100 человек – и детей, и взрослых. Правильно подобранное лечение, в данном случае – строгая диета – даёт им те же возможности, что и полностью здоровому человеку. Они ходят в садик, школу, поступают в институт, ведут обычную жизнь. И дети у них, при условии, что эти пациенты не встретят носителя такого же гена, родятся здоровыми. Но – носителями поломанного гена.
Молекулярные ножницы
Генные мутации остаются примерно на одном и том же уровне. В целом человечество уже сформировавшаяся популяция. Мы несём в себе одни и те же изменения, просто не обо всех ещё знаем, говорит Светлана Владимировна.
Например, глаза разного цвета: один голубой, другой серый. На самочувствии это никак не сказываются. Но это не генетическое заболевание, а разнообразие признаков. Генетические патологии обязательно проявят себя различными проблемами со здоровьем.
Несколько лет назад появился термин «генетические ножницы». он связан с исследованиями, которые позволяют редактировать геном человека. Казалось бы, что проще – вырезал из ДНК мутировавший ген, вставил новый, и человек здоров. Но сложность в том, что у взрослого человека примерно 30 тыс. генов, а состоит он в среднем из 7 трлн клеток. И нужно исправить мутацию в каждой клетке организма, не повредив другие гены.
Вместо этого мы можем пока лечить таких больных тем, что даём им ферменты, которые не вырабатываются их организмом из-за генетической поломки,
– говорит Светлана Владимировна.
Чем более закрыта среда, в которой одни и те же поколения людей живут сотни лет, и куда нет притока свежей крови, чем меньше встречается генетического разнообразия, тем больше у жителей накапливается мутаций. Поэтому, лучший способ избежать проблем – это найти партнёра другой национальности, а лучше – другой расы. Мулаты – самые здоровые дети.

За год– два ребёнка со СМА
У всех доношенных малышей кровь на исследования берётся на второй день рождения. У недоношенных детей при согласии родителей тест делается на седьмой день. Он больше известен как кровь из пяточки.
Скрининг на 31 заболевание проводится в крупных федеральных центрах. Белгородская лаборатория, например, отправляет анализы в Москву. И это правильно: там используют чрезвычайно дорогостоящее оборудование, а врачи имеют огромный опыт ведения пациентов с различными орфанными заболеваниями.
. В 2023 году белгородские генетики выявили 3 случая врождённого гипотиреоза и 1 – андрогенитального синдрома. Всего на учёте сейчас состоят 45 детей с фенилкетонурией, 54 с врождённым гипотиреозом, 19 с адреногенитальным синдромом, 21 с муковисцидозом, 8 с галактоземией.
А в федеральной лаборатории определили два случая спинально-мышечной атрофии и два – дефицита среднецепочечной ацил-КоА дегидрогеназы
жирных кислот. Это примерно на 10 тыс. новорождённых, появившихся на свет в 2023 году. Таковы нормальные цифры статистики. Как оказалось, Белгородская область – не исключение. Выявленные в нашем регионе орфанные заболевания – наиболее часто встречающиеся патологии в России.

За год у нас было 12 случаев отказа от проведения скрининга по религиозным мотивам. Пока мы не можем сказать, здоровые родились дети или нет. Некоторые заболевания проявляются в три-четыре года, ещё не прошло достаточно времени для диагностики,
– рассказывает Светлана Владимировна.
Зачастую начало болезни совпадает с прививкой, отсюда и гуляющий среди родителей больных детей миф, что всё дело в вакцине. Мол, именно она стала триггером заболевания. Конечно, это не так. Рано или поздно генетическое заболевание обязательно себя проявляет.
Всех больных малышей взяли на контроль и начали лечение. Кому-то требуется специальная диета, кому-то особые препараты. Чем раньше начать терапию, тем больше шансов на нормальную жизнь. Благодаря расширенному скринингу малыши получают лекарство уже через две недели после рождения. Раньше их заболевания диагностировали в год, два, а то и позже, когда драгоценное время было упущено.
Двум белгородским детям со спинально-мышечной атрофией крупно повезло. Им ввели препарат «Золгенсма». Его удалось получить через фонд «Круг добра».
«Золгенсма» – это препарат генной терапии. По сути это копия гена SMN1, встроенная в геном вируса. Достаточно одного введения лекарства для полного или почти полного излечения пациентов. У больных детей происходит замещение отсутствующего или мутировавшего гена. Неслучайно это самое дорогостоящее лекарство в мире.
Будущее генной инженерии, по словам ведущих учёных, за микроорганизмами. Бактерии имеют специальный белок, который, как ножницами, может разрезать ДНК в определённом месте. Такой защитный механизм выработался в процессе эволюции для их защиты от вирусов. А те, в свою очередь, могут бесконечно копировать себя в геном клеток – это их награда от природы, полученная за миллиарды лет существования. Человечеству осталось только научиться использовать эти свойства обитателей микромира в собственных целях.
Лишняя хромосома
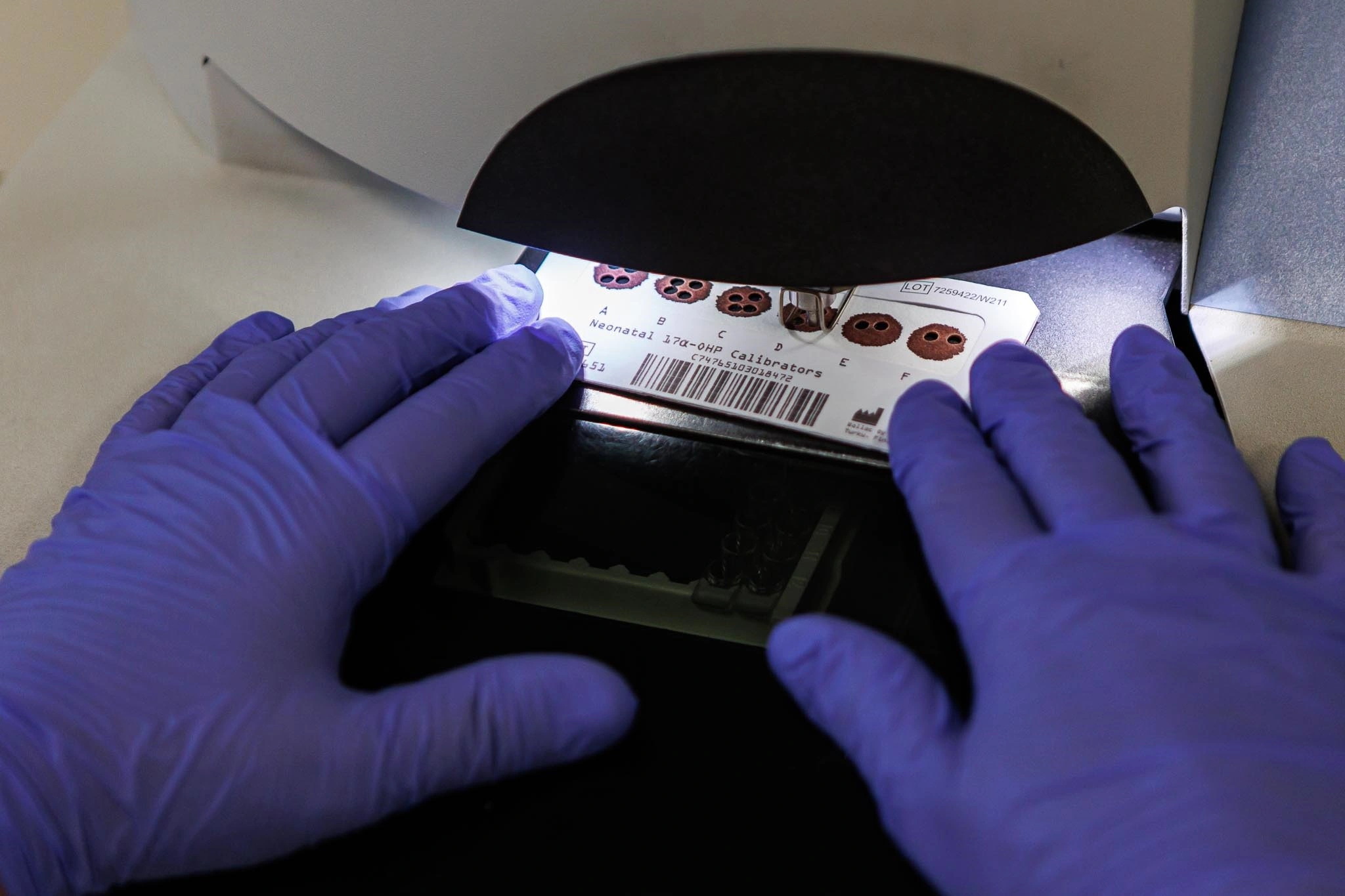
В цитогенетической лаборатории работают три врача. Они не спускают глаз с экранов компьютеров. На мониторах какие-то толстые запятые под номерами. Конечно, только непрофессионал вроде меня может принять хромосомы за знаки препинания. Врачи внимательно рассматривают их, считают, ищут изъян. Здесь выявляют риск рождения ребёнка с хромосомными патологиями.
Микроскоп даёт увеличение в 1 000 раз. Всего на экране 23 пары хромосом. последние обозначены латинскими буквами X и Y. Из школьного курса биологии вспоминаю, что они определяют пол ребёнка. У девочки хромосомы XX, у мальчика – XY. Ребёнок получает 46 хромосом: 23 от мамы, 23 от папы Но иногда происходят сбои в системе.
В данном случае на экране мальчик. Ему 20 недель. И 21-я пара вовсе не пара. Вместо двух хромосом – три.

Такой скрининг беременных необходим. Ещё на этапе внутриутробного состояния маме очень важно узнать, здоров ли малыш, нет ли патологий у неё самой, чтобы вовремя начать лечение. У этого плода были ультразвуковые признаки патологии. Врачи поставили высокий риск: 1 на 10. И цитогенетические исследования подтвердили диагноз – синдром Дауна. Кровь для исследований взяли из пуповины. Кордоцентез – золотой стандарт определения патологий, потому что берётся непосредственно кровь плода. Это исключает загрязнение материнскими клетками. Ну, в данном случае это и невозможно, раз перед нами мальчик,
– рассказывает Мария Абрамова, врач – лабораторный генетик.
Генетик обязательно рассказывает родителям на приёме, какие у малыша прогнозы, что это за заболевание. Оставить его или нет, решают папа с мамой. Бывали случаи, когда мамы, несмотря ни на что, забирали детей и воспитывают их до сих пор. В любом случае рождение такого ребёнка не стало для них неприятной новостью, они были готовы к подобному исходу.
Лишняя хромосома может возникнуть не только при синдроме Дауна. Генетики чаще всего проверяют 21-ю, 18-ю и 13-ю пары. На них приходится 80% всех хромосомных патологий. Например, когда лишняя хромосома образуется в 21-й паре, это ведёт к появлению «солнечных детей» – с синдромом Дауна. Третья хромосома в 18-й паре – синдром Эдвардса, в 13-й паре – синдром Патау.
Трисомия возникает при делении половых клеток, когда процесс может пойти не так. И в результате нарушается весь онтогенез. Подобные патологии чаще возникают у женщин после 35 лет, но могут быть и у молодых людей.
Родители часто спрашивают: откуда? Мы здоровы, у родных ничего такого нет. К сожалению, такое происходит. У женщины половые клетки формируются ещё в утробе матери. Больше они не появляются в течение жизни. Сколько заложено природой, столько и остаётся. Естественно, чем старше женщина, тем больше мутаций может накопиться в её половой клетке, сказываются болезни, лекарства, алкоголь, радиация, другие негативные факторы. Потом они проявляются во время зачатия,
– говорит Мария Юрьевна.

Неонатальный скрининг расширят
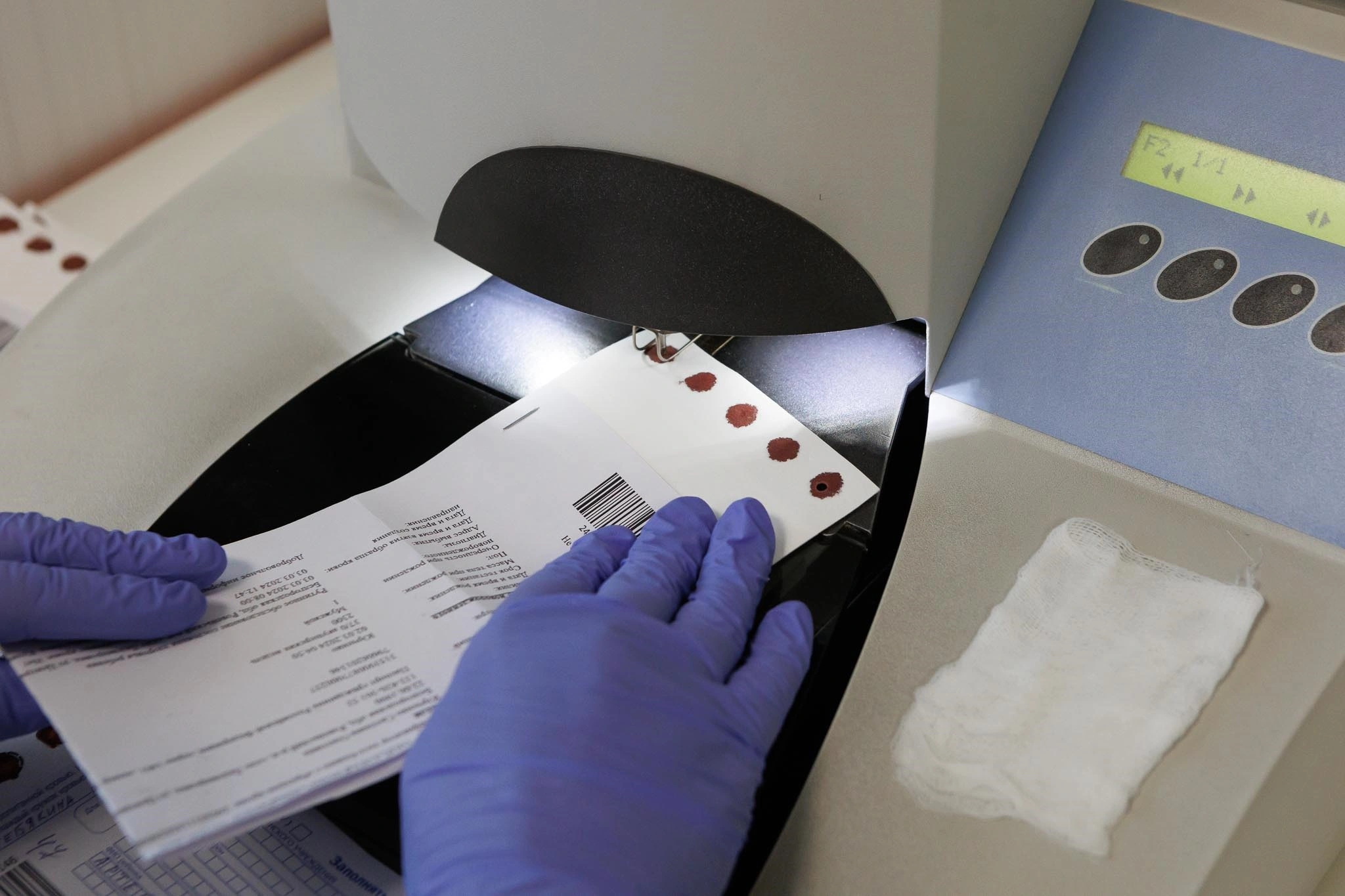
Если в цитогенетической лаборатории главное – опыт и профессионализм врача, то в биохимической механизировано практически всё, кроме одного процесса: лаборант вручную пробивает пятнышки крови, нанесённые на специальную бумагу. Здесь проводится скрининг на пять генетических заболеваний.
Специалист аккуратно берёт лист с пятью круглыми красными пятнами, пробивает каждый кружочек, и потом кладёт их в нужную лунку, которая соответствует коду пациента. Кровь новорождённых не берётся в мензурку, а наносится на специальную бумагу, высушивается и так доставляется в лабораторию. В таком виде биоматериал может храниться достаточно долго, если не подвергается температурным перепадам. Анализы можно даже отправлять почтой в Москву. Собственно, так и делали до недавнего времени. Для каждого заболевания имеется собственная плашка. Остаётся только вложить анализы с плашкой в приборы и подождать, пока компьютер обработает результат.
Лаборатория работает на полную мощность. В год проводится примерно 50 тыс. исследований на генетические заболевания плюс постоянный лабораторный контроль состояния детей с фенилкетонурией и галактоземией. Они раз в неделю или две отправляют сюда кровь на анализ.
Руководит в лаборатории биолог Татьяна Рыбалова. Исследования проводят на двух приборах. А результат выдаётся в виде готовой распечатки.
Летом впервые в России собираются ввести ещё одно исследование в рамках скрининга – на дефицит биотинидазы. Оно будет проводиться в нашей лаборатории. Это генетическое заболевание, но есть возможность помочь таким детям. Мы готовы к этим исследованиям,
– говорит Татьяна Ивановна.










Фото: Антон Вергун


